 |
|||||||||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||||||||
| Ⅰ ズーノーシスの現状と問題点 この約30年間にズーノーシスは、炭疽、イヌ、ネコの蛔虫卵、大腸菌による公園砂場の汚染、アメーバ赤痢、エボラ出血熱、BSE、O-157、クリプトスポリジウム症、サルモネラ症、新型インフルエンザウイルス、VRE 、トリインフルエンザ、ブルセラ症、カプノサイトファーガー感染症など、枚挙にいとまがないほど多種多様なものの発生が報告されている。これらの感染症が、改めて“動物由来であったのか”と思われるほどである。たしかに、ヒト-ヒト感染症の方が多く、ズーノーシスはマイナーに相違ない。そして、マイナーであったが故に法体系も整備されていたのは、農林省関連では家畜を対象にした“家畜伝染病予防法”のみ、厚生省関連でも“狂犬病予防法”のみで、対象の動物は、家畜(ウシ、ウマ、ブタ、めん羊、ヤギ、ニワトリ、アヒル、ウズラ、ミツバチ)と、イヌだけで、ほとんどのペットは対象外という、きわめて不備と考えられる状況であった。そこで、平成8 年(1996)11 月から、厚生省は新興再興感染症の原因の大きな柱の一つとして、ズーノーシスを組み入れた新しい時代の感染症対策の検討に入った。そして、ついに100 年来続いた“伝染病予防法”にかわる新たな新法を、1999 年4 月1 日に“感染症(新)法”として施行した。このなかには検疫の充実、各ズーノーシスの発生件数の把握等の実際的な改善と機動性が盛り込まれた。 さらに、世界で注目された、1980?2000年前後の約20 年間に新たに発見・確認された病原微生物(物質)による感染症である新興感染症の40 %近くはズーノーシスであり、“感染症法”のなかで感染力、重症度等の高いものから順に1 類から5 類に分類され( 表4)、その重要なものの多くがズーノーシスであるといっても過言ではない状況が新たに認識された。また、その新法に伴い『新しい時代の感染症対策について』の概要中、大項目の一つとして“動物由来感染症対策”が位置付けられたこと2)、少ないと考えられていたズーノーシスが検査技術・体制の向上等により、以前考えられていたより多く存在すると考えられたこと3)、エキノコックス症のように、将来発生数が増加する可能性があると考えられるズーノーシスが存在したこと3)、4)、ならびにO-157、クリプトスポリジウム症等の感染対策班が設置されたことなど。以上のことから、ズーノーシスがマイナーとばかりはいえない状況に変化してきた。こうした流れを受け、本邦でも1993 年に医師国家試験に初めてズーノーシスを問う出題がなされ、以後継続して出題された。 さらに、新たな問題として、ズーノーシスがボーダーレス化している点があげられる。 ① B S EのようなDNA もRNA も持たない単なる255 程度のアミノ酸が“原因物質”であるような、従来の感染症の概念では推し量れないような“もの”までズーノーシスの範疇に入ってきたこと。 ② エボラ出血熱のように、本来ローカルな感染症が人口増加、食糧不足等の社会環境の変化により大規模に発症するようになったこと。 ③ 動物との接触歴のあった不定愁訴を訴える患者のなかにQ 熱に感染しているものの存在が新たに確認されたこと5)、 ④急性Q熱後に慢性疲労症候群(CFS)となった症例が確認されたこと6)、 ⑤ ペットについては数のみでなく質( 動物種)も変化していること、および密輸入も後を絶たないことから、防疫上、現行のままではアウト・ブレイクを起こす可能性があること等、従来の概念から逸脱するような状況が出現してきており、今後ズーノーシスさらには感染症全体を考える上で、このようなボーダーレスな状況が存在する可能性を、われわれは常に念頭におく必要があると思われる。 これらのことを受け、厚生労働省は新法発布と同時に、各自治体に対し、人獣共通感染症対策委員会の設置、ズーノーシスの講習会の実施等の指示を行った。その結果、神奈川県をはじめいくつかの自治体で『ズーノーシス対策委員会』が設置され活動し始めた。また、2001 年7 月に医学領域、獣医学領域および厚生労働省の協力の下に『人と動物の共通感染症研究会』が発足し、10 月に第1 回シンポジウムも開催され、各方面から期待がかけられ、現在まで例年シンポジウムが開催され役立つ新たな情報が発表されてきた。 また、近年、施設内感染を起こしているペット繁殖施設、および、ズーノーシスの検査を行う検査センターに正しい結果を報告していない施設等、ズーノーシスを取り巻く環境が無法地帯化していることが判明した。『正しい情報』を得るためには、これらの点の大きな改善が必要と思われる。 Ⅱ ズーノーシスの発生要因(図1) ズーノーシスを考えていく上で、次の3大要因があり、これらが複雑に絡み合ってズーノーシスが感染し、発症すると考えられる7)。 1.人側の要因:高齢社会、compromised hostの増加といった抵抗力の低下したヒトの増加、また飼育目的の変化( 使役動物としての飼育から家族の一因としての飼育への家族的な“絆”の形成)8)、海外旅行の増加・多様化等による動物との接触の増加などが考えられている。 2.動物側の要因:イヌ、ネコ、トリ等の従来型のペット類、産業動物( 家畜)、野生動物の3つ( 表5)に、また別の見方をすると、国内動物と輸入動物とに分けて考えていく必要がある。とりわけペット・ブームが継続されていること、また、1995 年より室内飼育傾向およびイヌ、ネコ以外の、鳴かない、匂わないハムスターや爬虫類が増加しているという情報もあることから、今後、とくに従来型のペットおよび野生動物の数と質( 動物種)も増加すると考えられている。但し、近年、動物の輸入制限が開始されたことで、今後、増加は低いレベルとなる可能性がある。 実際にアメリカでペットのイグアナからサルモネラが感染し死亡した例もあり、将来は既知の、あるいは未知の微生物によるズーノーシスのアウト・ブレイクが起こる可能性も指摘されている。 また、産業動物に起因するズーノーシスには発育を向上させる目的で、ウシにヒツジの内臓を与えたことに起因したBSE、発育促進のためのニワトリへの抗生物質投与によるVRE などがある。 3.環境側の要因:家屋のビル化に伴い、個室化、機密性の増加から、動物の小型化、室内飼育化となり、ヒトとの接触の機会の増加、抱き上げ、抱いて寝るなどの接触内容の親密化により“絆”が増強され、感染機会の増加となっていると考えられる。また、交通機関の発達したことで、動物体内で、または海外で感染したヒトの体内で潜伏期間中に国内に運び込まれる輸入感染症の型をとることがある。 本邦では、実際に1994 年の輸入サルからヒトに赤痢菌が感染した例、2006年のフィリピンで感染し帰国後に狂犬病が発症し死亡した人の2例がある。また、食糧の大半を輸入に依存しているといわれる本邦で、輸入のニワトリの雛にサルモネラが感染しており、のちに産卵した卵によるサルモネラ食中毒の例がある。国内の食品でも“いかもの食い”、“グルメ・ブーム”に伴い、本来生食で食べるべきでない淡水魚のアユによる横川吸虫症、またマス、シャケによる広節裂頭条虫症があり、とくに近年前者が増加傾向にある9)。 Ⅲ 診断上のポイント(医療従事者向けであるが、ペットと接触している一般の方は、是非、医師を受診する時の参考として頂きたい。) ズーノーシスの的確な早期診断・治療のためには、次の6 項目を実行することが重要である。 1. ズーノーシスをまず疑ってみること。 2. 患者の家庭内外での動物との接触状況を聴取すること。 3. 感染症を起こしやすい基礎疾患のある患者の場合には、とくに注意すること。 4. ペットの関与が疑われた場合には、1 年ほど以前からの接触状況をレポートに経時的に記載させること。 5. ペットの関与が判明した場合、インフォームドコンセントの面から、ペットと患者との“絆”を考慮し、ペットの治療が可能な感染症もあることから、獣医師と相談をさせ対策をとっていくこと。 6. 検査依頼時に注意すべきことは、動物からの感染の可能性についての情報を、必ず検査室に連絡するべきで、特定の病原菌が疑われる場合には、その菌名を伝える。それにより、検査室ではとくに注意をはらったコロニー、性状等の観察が行われる。 IV.予防 予防の基本は、動物とヒトが共生できるように動物の予防・治療を含めた対処により、原因微生物の除去を行うことである。また、「ワクチンのあるズーノーシスは少ない」ことを念頭におき、感染源、感染経路についての正しい情報を得て、感染を回避するための具体的・有効な予防対策を実行させることである。このことをわれわれは『知るワクチン』とよんでいる。具体的な内容は表6にあげた。 いずれにせよ、予防については、今後、各自が真の意味での危機管理能力を持ち、自己責任をとることが従来以上に必要とされるようになる。 また、ペット飼育にあたっては、精神的にも接触の面でも、ある程度の距離を保つことで、ズーノーシスのみでなく、現在増加傾向にあるペットロス症候群、権勢症候群を未然に防ぎ、良質なペットとの関係を築かせる必要がある。 以上のことを実現させる有効な手段は、飼育者(患者)への勉強会を行うことである。 最後に、2500年前、『マヤ文明』は、野蛮な侵略者の運んだ「伝染病」により約90%の民が死に崩壊したと言われている。現代の我々の世紀には、『ワクチン』、『薬剤』、『情報』といった先人達の貴重な遺産が存在する。これらを駆使し、『正しい情報』と意思を持ち新たな世紀を開いて行くことが望まれる。 なお、この資料の一部は平成10、11 年度文部省科学研究費助成金( 課題番号10672188 )、平成12、13年度文部省科学研究費助成金( 課題番号12470531、12877391 )、平成12年度日本大学医学部助成金共同研究によった。 文 献 1 )山田章雄:人と動物の共通感染症対策における連携:One Health、日獣会誌63、556-557、2010. 2 )公衆衛生審議会伝染病予防部会基本問題検討小委員会:新しい時代の感染症対策について報告書( 平成9 年12 月8 日),厚生省,1997. 3 )荒島康友,熊坂一成,土屋俊夫ほか:本邦におけるPasteurella multocida の分離状況.感染症誌67,791-794,1993. 4 )佐藤直樹,宇根良衛,内野純一:6.1 エキノコックス症echinococcusis. 新興再興感染症( 山口惠三編),日本医事新報社,東京,96-101,1997. 5 )Ledina D, Bradari? N, Milas I, Ivi? I, Brnci? N, Kuzmici? N.: Chronic fatigue syndrome after Q fever. Med Sci Monit. 13, CS88-92, 2007. 6 )Kato K,Arashima Y,Asai S,et al.: Detection of Coxiella burnetii specific DNA in blood samples from Japanese patients with chronic nonspecific symptoms by nested polymerase chain reaction.FEMS Immunology and Medical Microbiology,21,139-144,1998. 7 )荒島康友:「最近注目されている感染症」人獣共通感染症( ウイルス・細菌・寄生虫)―ペットブームとグルメブームの影―.平成10 年度夏期医学講座テキスト,日本大学医師会,日本大学医学部同窓会,32-44,1998. 8 )山崎恵子:人と動物の関係学( Robinson Ⅰ),インターズー,東京,1997. 9 )東京都臨床衛生検査技師会一般検査研究班:関東甲信地区寄生虫検査アンケート集計報告都臨技会誌25,1-11,1997. Zoonosisに関連する近年の報道(症例、法制度等) 財務省が厚労省の要請で初めて、貿易統計に加えた。(以前は動物輸入の統計は無!) Capnocytophaga感染症日本初症例 2003年 《海外》SARS(重症急性呼吸器症候群)ネコ、フェレット(イタチの仲間)、 プレリードッグ原則輸入禁止 ペット用サル輸入禁止、哺乳動物・鳥類の輸入届け出制 ハムスター咬傷により、アナフィラキシーショックで40代男性死亡 2005年 「インフルエンザ汎流行に対するWHOの戦略活動計画 2006?2007」立案 2006年 狂犬病2例(輸入感染症:2例死亡) 《海外》鳥イフルエンザA(H5N1)ウイルスのハトからネコへの感染 2007年 犬ブルセラ症(大阪)集団感染! 2008年 『犬ブルセラ症(東京)集団発生』報道!?実は、検査結果ミスによる誤報! 2009年 Capnocytophaga感染症(14症例の報告:死亡率42.9%) 新型インフルエンザ発生(豚由来のA型インフルエンザの変異) 2010年 口蹄疫発生 1990年台以降ほぼ毎年話題に上る 高病原性鳥インフルエンザ 表1 日本ですでに存在するか、今後侵入する可能性のある人獣共通感染症 表2 本誌連載予定の人獣共通感染症と主な症状 表3 人獣共通感染症の動物群別重要度分類 (出典)吉川泰弘、輸入動物によるエマージングウイルスへの対策―感染症予防とエマー ジングウイルス―、東京理科大学出版会 SUT Bulletin 2000 2月号一部改変 表4 感染症法における感染症の類型化:zoonosisと考えられている感染症 図1 人獣共通感染症の発生要因 表5 感染源である動物と感染症(主要なもののみ) |
|||||||||||||||||||||||||||||||||
| 【2】新世紀の人獣共通感染症(Zoonosis) 臨床に役立つ、一歩先行くZoonosis! 狂犬病(Rabies) |
|||||||||||||||||||||||||||||||||
今、なぜ、狂犬病が新世紀の人獣共通感染症なのか? 狂犬病は、近隣の北朝鮮、ソ連など、海外のほとんどの国では現在でも犠牲者が後を絶たず、世界では年間に4~5 万人の死者が存在する。 『しかし、本邦では1957 年以降発生が皆無であった。そして、現在の本邦で狂犬病発生の可能性が高まっている。』とここ10数年言われ続けてきていた。ところが、2006年に2例が輸入感染症の形で死亡した。このように狂犬病発生の危険性が言われ続けた理由として、主に次の6つの存在を指摘することができる。 1.日本国民は狂犬病が動物の感染症で、人に感染しないと思っている傾向があること(感受性集団の知識不足)。 2.狂犬病を診た経験のある医師、獣医師がほとんどいないこと。 3.狂犬病ワクチンによる抗体陽性犬が、防疫に必要とされる70~80 %を大きく割り込んでいること。(現在、狂犬病ワクチン接種による抗体を持つイヌは日本全体の40%程度と言われている。) 4.海外旅行をする日本人は増加しているが、現地に野生動物からも感染する狂犬病の存在を理解していない。 5.人用の狂犬病ワクチンを接種している日本人は非常に少ないこと。 6.現在は、アライグマ、スカンク等の野生動物の輸入規制がかかり、下火になったが、希少性のある動物の飼育志向が強いこと。 以上のことから、専門家の間では、『いつ、日本に狂犬病が入ってきてもおかしくない』状況が指摘されている。現にワクチン外来を長年しておられる都立駒込病院の高山直秀医師は、著書のなかで、“狂犬病が原因不明の脳炎として診断されている可能性が残っている”と指摘している。 さらに、狂犬病は発病するとほぼ100 %死亡すること。また、生前診断が不可能に近いことから、臨床上の問題点も存在する。 こうした現状を踏まえて、厚生労働省健康局結核感染症課において2001 年10 月に「狂犬病対応ガイドライン2001」が作成され、さらに「ホームページ動物由来感染症を知っていますか」が開設された( http : //www.forth.go.jp/mhlw/animal/ )。 このような観点から、狂犬病は新世紀の人獣共通感染症としてふさわしいと思われる。 そこで、狂犬病についてもう一度整理し、現状の問題点を明確にするとともに、狂犬病の予防について考えていく。 歴史的には、狂犬病は古代エジプト、本邦でも984 年丹羽康頼の『医心方』に、大流行は徳川吉宗の18 世紀初めに記載があるとされている。 以前は、狂犬病予防法という法令により、イヌのみが検疫対象であった。しかし、現在では感染症法の四類に入り、検疫対象もイヌ、ネコ、キツネ、アライグマ、スカンクに拡大された。本邦のように発生を見ない国は、わが国を含め10 カ国程度でしかない。 I.特徴 高い死亡率、長い潜伏期(約60 %が2 週~3 カ月で、1 年以上の例が6 %程度)、常在地が世界のほとんどの地区等。 II.病原体 ラブドウイルス科の狂犬病ウイルス(直径75~80 nm、長さ180 nm で弾丸様の形をしている)。 Ⅲ.狂犬病の流行、発生状況、感染源 感受性動物はほとんどすべての哺乳動物であり、地域によりウイルス保有宿主の種類が異なる。また、狂犬病の流行は都市型と森林型の2つに区別される。 IV.感受性動物 ほとんどすべての哺乳動物にあるが、動物種による違いがある。年齢が若いほど感受性が高い。 V.感染経路 狂犬病動物の唾液腺で増殖し、唾液中に排出される。このことより、現在確認されている感染様式としては、経皮感染、経気道感染、特殊な例の3 つが考えられる(表3)。 また、報告はないが、診断のつかない狂犬病患者の治療時に感染を起こす可能性も指摘されてい る(診療時には注意が必要である)。ヒト-ヒト感染の可能性がある。 VI.症状:ヒトの狂犬病 狂犬病を疑う症状 ①咬傷部の感覚異常が特徴的 ②原因不明の神経疾患で昏睡に至る場合 潜伏期 咬傷の部位、程度、直ちに傷を洗浄したか否か等により、この期間は左右される。狂犬病ウイルスの侵入門戸は通常、患獣による咬傷部位であり、ここからウイルスが神経を上行し、中枢神経に達して初めて症状が発現するため、潜伏期が長く通常1~3 カ月で、1 年以上の例が6 %ほどある。 前駆期(約2~10 日間) ウイルスが脊髄に達した時期であり、咬傷部位の疼痛、かゆみ、知覚過敏などの知覚異常が約50 %の患者に認められ、発熱、頭痛、筋肉痛、倦怠感等の症状もある。 急性神経症状期(約2~10 日間) 異常行動、見当識障害、幻覚、痙撃発作、麻痺を示し、約半数の患者に飲水時に咽喉頭部の激しい有痛性の痙撃発作が起こるため、患者は水分摂取を拒否する(恐水症)。後に水を見ただけでも発作が誘発されるという。また、喉頭の痙攣は顔面に冷たい風があたっただけでも誘発される(狂風症)。 この期間に意識状態が徐々に悪化し、昏睡に陥るか、突然死亡する。昏睡は数時間から数カ月続くが、通常は昏睡後呼吸停止により死亡する。 一般に、発病から死亡するまでの期間は2~6日間とされている。回復例としては、7日間の昏睡後、徐々に神経症状が消失し、6カ月で後遺症なく回復した少年の症例報告がある。 イヌなどでは発症前3~5日から存症期間に伝染力がある。 VII.検査、診断 検査 白血球数著増( 30,000~40,000/ml ) 診断 典型的な恐水症状がない場合には診断が難しく、死亡するまで診断がつかないこともある。哺乳類との接触状況の情報を診断の参考にすべきであり、麻薬、覚醒剤の使用、精神病との鑑別も必要と思われる。 イヌの狂犬病の確認は、脳バイオプシーおよび唾液腺の塗沫または凍結切片を作り、蛍光抗体法によって細胞質内に狂犬病ウイルス抗原を証明するか、脳神経細胞内にNegri 小体を証明する。Negri 小体は必ず検出されるとは限らないので、材料をマウスの脳内に接種してウイルスの分離を行う。 ヒトの場合、生前診断としては皮膚バイオプシー材料の凍結切片または角膜の塗沫標本に、蛍光抗体法によりウイルス抗原を証明する。また、患者血清中のウイルス中和抗体による血清学的診断も可能であるが、抗体価の上昇は末期であることが多く、あまり適切ではない。死後の診断は、脳(アンモン角)の神経細胞内にNegri 小体を証明するか、ウイルスの分離を行う。 VIII.処置 A.ヒトに対する処置 暴露後狂犬病発症予防法(以下WHO の勧告) 1 .傷口を直ちに石鹸または逆性石鹸および水で十分に洗浄する(ウイルスを不活化できる)。 2 .ヒト狂犬病免疫グロブリン(HRIG)201U / kg、ニワトリ胎児細胞培養ワクチンを6 回( 0、3、7、14、30、90 日目)接種。 しかし、WHO の勧告どおりHRIG の注射と暴露後免疫を受けても狂犬病を発症し、死亡した例が報告されている。また、問題なことは、本邦では優れた組織培養狂犬病ワクチンが製造されているにもかかわらず、常備している医療機関はごく少数で、H R I G は製造も輸入もされていないなど、輸入狂犬病に対する医療体制も不十分なことである。ゆえに、海外で感染してきた可能性が高いとしても、本邦の医療機関でWHO の勧告どおりの処置は受け難い。海外では今なお発症していることから、本邦における医療側の治療、検査体制の早急な整備の必要性が望まれている。 また、破傷風感染に対する考慮も必要である。 B.加害動物に対する処置 開業獣医師に診断を依頼する。 IX.狂犬病の届け出義務等(東京都の基準から一部抜粋) A.ヒトの場合 1 .咬傷事故発生時から24時間以内に保健所へ届け出る。 2 .狂犬病と診断した時から7日以内に保健所に届け出る(感染症法)等。 B.加害動物の場合 咬傷事故発生から48時間以内に開業獣医師に加害動物の狂犬病の疑いの有無について健診させる(健診期間は場合により1 週間あるいは2 週間となる)。 開業獣医師の発行する「健診証明書」により、保健所に報告する。 X.予防(表1) 暴露前の狂犬病予防法(暴露前免疫) 副作用がほとんどない組織培養狂犬病ワクチンが開発されてからは、狂犬病動物に咬まれる前に、危険が予想される人びと(狂犬病常在地に長期間滞在または旅行をする人びと、獣医師、動物取扱者等)への予防接種( 0、30、60-365日)が可能になった。3 回目の接種から6 カ月以上経過した後に危険動物に咬まれた場合、改めて数回のワクチン接種を行うよう指示されている。 ワクチンのあるZoonosisは数少なく、その一つが狂犬病ワクチンである。このワクチンを接種しないということは、“ 宝 ”の持ち腐れである。 XI.対策 次の3 項目を実施してゆくことが望まれる。 1 .発症予防としては、イヌのワクチン接種およびさらなる検疫の徹底。 2 .狂犬病の疑いのある動物による、ヒトが暴露された場合の処置として必要なHRIG、ワクチンの常備。 3 .一般人に対する、狂犬病をはじめとするZoonosis の教育。 これらのことの基本は、将に、『One World-One Health』であり、官民および医療、獣医療等の柔軟で有機的な連携であると思われる。 本邦における狂犬病発生がないのは、島国であるからだけではなく、イヌへのワクチン接種、狂犬病犬の捕獲等を行った獣医師等を中心とした大いなる努力の結果であることは、言を待つまでもない。 さらに、これらの業務を行う上で狂犬病のイヌの咬傷を受け、暴露後のワクチン接種の副作用で下半身不随になった獣医師の存在を無駄にしてはならない。 ○狂犬病:感染症としての重要性☆ 4「大塚薬報」No.571、P41、表3 参照 ○時空出版よりビデオ「ヒトと動物の狂犬病」( 原作RAB-ED,訳:高山直秀)発売。 参考資料 1 )高山直秀:ヒトの狂犬病,忘れられた死の病,時空出版,東京,2000. 2 )重松逸造ほか編:伝染病予防必携,第3 版,p51,日本公衆衛生協会,東京,1985. 3 )東京都衛生層医療福祉部結核感染症課:東京都感染症マニュアル, 第1 版, p92, 東京都,東京,1992. 4 )譖東京都獣医師会45 周年記念事業委員会:45 周年記念誌(狂犬病予防法制定45周年前夜祭),安部隣人,東京,1994. 5 )厚生省生活衛生馬乳肉衛生課:狂犬病予防ガイドライン,中央法規,東京,1993. 6 )岡山菜光:学術講習会資料(狂犬病の諸問題について)⑫東京都獣医師会,東京,1994. 最後に、今後、『パスツレラ症』、『Q熱』、『猫ひっかき病』、『イヌ・ネコ回虫症(トキソカラ症)』、『サルモネラ症』、『エキノコックス症』、『オウム病』、『トキソプラズマ症』等について記載して行きます。 表1 狂犬病の流行、対象国、感染源、発生状況、予防
媒介動物:イヌ、ネコ 表2 狂犬病に対する動物の感受性の相違
表3 狂犬病の感染経路
|
|||||||||||||||||||||||||||||||||
| 【3】各論 | |||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||
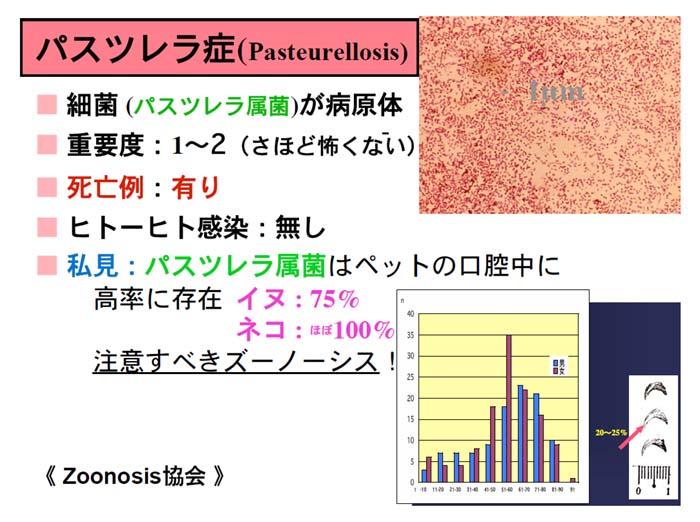 |
|||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||
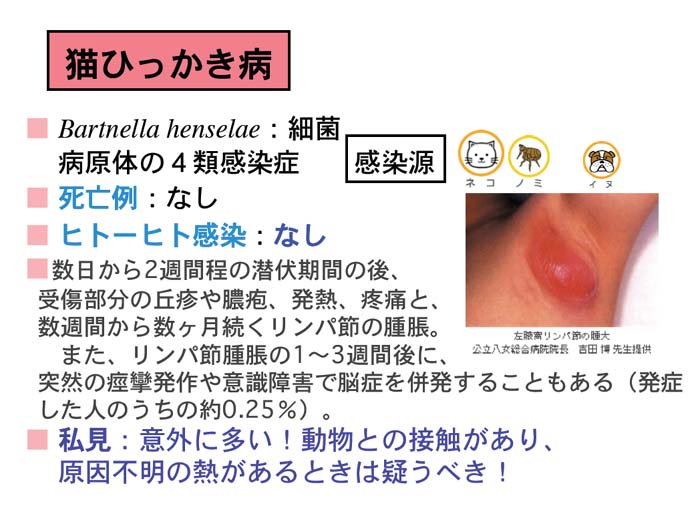 |
|||||||||||||||||||||||||||||||||
 |
|||||||||||||||||||||||||||||||||
